
Странные комки внутри ингалятора Мортона — это натуральная губка, пропитанная диэтиловым эфиром
Раньше, чтобы пациент меньше кричал и раздражал врача при хирургической операции, нужен был медбрат с тяжёлым предметом и хорошо поставленным ударом. Иногда пациенты успешно приходили в себя без критичных последствий.
Всё сильно изменилось в 1846 году. Сложную операцию по удалению опухоли шеи у молодого печатника Гилберта Эббота впервые провели с использованием эфирного ингалятора конструкции Мортона. Устройство было по современным меркам крайне примитивным и представляло собой колбу с губкой и диэтиловым эфиром, но оно существенно превосходило уже известную на тот момент закись азота и позволяло выполнять сложные операции при достаточном уровне угнетения сознания пациента.
Со временем примитивная стеклянная колба эволюционировала до полностью автоматизированного комплекса, который контролирует сотни различных параметров и позволяет врачу-анестезиологу полностью управлять состоянием пациента. Вот об этих далёких потомках тряпочки с хлороформом мы сегодня и будем говорить.
Чем отличается наркоз от седации
Для начала давайте определимся, что такое наркоз вообще. Состояние человеческого сознания — это не бинарная история в вариантах «включено/выключено». Полностью «выключенный» вариант у живых млекопитающих не бывает.
Между состоянием «пациент в полном сознании» и «пациент в сверхглубоком наркозе, а мы за него дышим» есть огромный спектр различных вариантов. При этом в стоматологии именно классический наркоз, с почти полным подавлением всех отделов ЦНС встречается нечасто. Обычно это нужно только при проведении сложных операций в челюстно-лицевой хирургии. Например, если пациенту собирают лицевой череп после тяжёлой травмы на нитиноловых пластинах. Пациент при этом находится в состоянии глубокого торможения, миорелаксанты принудительно выключают активность поперечно-полосатой мускулатуры, а функция дыхания «протезирована» с помощью ИВЛ. Для такого наркоза используется сразу комплекс препаратов, каждый из которых подавляет что-то своё.
Для большинства же типичных стоматологических манипуляций не требуется такое глубокое комплексное угнетение функции ЦНС и достаточно просто седации. Седация отличается тем, что у пациента отключается сознание, наступает амнезия на период всех проводимых манипуляций и незадолго до начала, но при этом сохраняется самостоятельное дыхание и глубокие рефлексы. Именно поэтому, когда мы говорим про стоматологию, то обычно подразумеваем именно седацию препаратами краткосрочного и поверхностного действия, такими как, например, пропофол.
Если пациенту в глубоком хирургическом наркозе без местной анестезии причинить боль, то он не прореагирует. Рефлексы глубоко угнетены, болевые центры заглушены на уровне мозга. В случае же седации болевая чувствительность остаётся, хотя пациент и находится без сознания. Со стороны это будет выглядеть как рефлекторное учащение пульса, повышение давления и, возможно, какой-то двигательной активности. Поэтому все манипуляции в состоянии седации требуют точно такой же местной анестезии, как и при полном сознании.
Несмотря на то, что ноцицептивные центры головного мозга, ответственные за боль, продолжают функционировать, врачу намного проще работать с пациентом в таком состоянии:
- Пациент, который до седации был в диком стрессе из-за боязни стоматологических вмешательств, теперь полностью спокоен. У него ровный пульс, у него нет всплесков адреналина и скачков давления.
- Без скачков давления и стресса у пациента не льётся ручьём кровь из любой мелкой раны. Например, удаление зуба или малые хирургические вмешательства пройдут с меньшей кровопотерей.
- На фоне седации падает необходимая доза анестетика. Грубо говоря, боль — это не просто уровень сигнала с болевых рецепторов, но и ещё уровень чувствительности ноцицептивного центра в ЦНС, который это обрабатывает. Под седацией активность этого центра ниже. Плюс анестетик менее активно вымывается из зоны введения, так как менее выражено усиление кровотока на фоне стресса.
- Пациенту легче перенести длительные манипуляции. Даже очень упорный пациент начнёт ворочаться, просить размяться, если ему нужно находиться неподвижно, например, 5 часов подряд.
Если коротко резюмировать, то чётких границ между медикаментозным сном, седацией и наркозом нет. Все эти термины довольно обширные и могут включать в себя подавление сознания, угнетение рефлексов, подавление болевой чувствительности, выключение мускулатуры и другие вещи. Конкретная комбинация препаратов и степень угнетения ЦНС зависит от задач. Для поверхностных вариантов принято использовать термины седация и медикаментозный сон, а для глубокого подавления центральной нервной системы — наркоз или общая анестезия.
За чем следит анестезиолог?
С пациентом под седацией работает минимум два человека — врач-стоматолог, который выполняет хирургические или другие манипуляции, и врач-анестезиолог, который следит за всеми жизненными показателями больного. Именно он первым среагирует, если какой-то из параметров начнёт уползать за допустимые пределы, и быстро поправит.
Вот ключевые параметры, за которыми он следит:
Сатурация. Ключевой параметр, который говорит об эффективности насыщения крови кислородом. Сатурация может начать падать, если пациент станет дышать менее глубоко, чем надо, или из-за сосудистых реакций. Многие из нас познакомились с пульсоксиметрами во время ковида. Мы используем аналогичные приборы, но гарантированно проверенные и с выводом данных на центральную стойку аппарата.
Цвет слизистых и ногтевых пластин.Чаще всего вначале сработает алерт на падение сатурации, если эффективность дыхания упадёт. Но иногда анестезиолог или врач-стоматолог могут заметить, что кровь, капающая из разреза, уже не имеет яркого оттенка капиллярной, а становится более тёмной, ближе к венозной. Это тоже может быть следствием падения сатурации или периферических сосудистых эффектов. Это, кстати, одна из причин, почему тормозится телемедицина в хирургии: через камеру крайне тяжело передать точный оттенок крови, а он много где ещё критичен хирургу.
Давление. Кровеносная система — сложная гидродинамическая система, в которой сосуды — это не просто трубки для жидкости, а активный элемент всей структуры. Очень важно поддерживать его на нужном уровне, чтобы все ткани и мозг в особенности перфузировались (кровоснабжались) на нужном уровне. У вас может быть сколько угодно кислорода в крови, но, если давление упало ниже критического уровня, то все ткани начнут испытывать острое кислородное голодание. Такое недопустимо, и любые отклонения корректируются немедленно.
Пульс. Также один из ключевых показателей. Частота сердцебиения зависит от множества факторов. Сердце имеет как собственный независимый опорный источник частоты импульсов, так и внешнее управление. С одной стороны, оно управляется гуморально — это влияние различных катехоламинов в крови на частоту. Например, тот же адреналин, который выбросится в кровь при недостаточном уровне обезболивания, вызовет рефлекторное учащение сердцебиения и повысит давление. Кроме этого, сердце также регулируется нервной системой. Например, блуждающий нерв работает на подавление частоты сердечных сокращений. Поэтому при введении, например, атропина, мы может снизить влияние нервной системы и увеличить частоту до необходимой. Кроме этого, сердце будет чутко реагировать на другие показатели.
Например, если сработают рецепторы, сигнализирующие о падении давления, сработают механизмы, которые заставят сердце биться быстрее. Это стандартный защитный механизм, чтобы компенсировать упавшее давление и «накачать больше крови» в артериальное русло для его восстановления.
Кроме этого, анестезиолог оценивает также непроизвольную двигательную активность пациента, подрагивания, шевеление глазных яблок и множество других параметров. Иногда оперирующий врач может попросить снизить давление, если рана сильно кровит, или приглушить двигательную активность, если пациент морщится и подёргивается в процессе манипуляций. При этом анестезиолог может и отказать, если видит, что для пациента это не безопасно — «Давление и так уже на минимальных границах, менять не можем», «Сильнее давить мышечную активность не получится — у пациента начинает угнетаться дыхание и падает сатурация». Анестезиолог также может попросить хирурга ускориться или что-то изменить, если видит болевую реакцию среди показателей либо уезжающие за границы нормы показатели.
Именно в такой командной работе мы получаем безопасность для пациента, удобство для врача-стоматолога и полный контроль со стороны анестезиолога.
Как мы отправляем пациента в Stand-by

Автоматический дозатор, который вводит препарат с нужной скоростью в катетер
В любой непонятной ситуации мы стараемся обеспечить самостоятельное дыхание. Организму виднее, как ему правильно дышать. В подавляющем большинстве ситуаций взрослые дышат самостоятельно. Общая концепция выглядит примерно так:
- Предварительное обследование.
- Инструктаж по поводу еды и воды до врачебных процедур.
- Подключение к аппаратуре.
- Внутривенное введение пропофола и сопутствующих препаратов.
- Плавное пробуждение в специальной палате в тёплом одеялке.
Расскажу чуть подробнее.
Подготовка
Перед началом любых манипуляций мы должны убедиться, что у пациента нет никаких противопоказаний. Для этого он проходит предварительное обследование, чтобы команда врачей заранее знала о том, какие у него есть риски, нет ли аллергии на какой-то из препаратов и какие дозировки использовать.
Еда — это тоже очень важный момент. Мы предупреждаем пациента, что ему нельзя есть за 6 часов до начала процедуры и пить за 3 часа до неё. Всё это необходимо для того, чтобы гарантировать пустой желудок в момент седации. Твёрдая пища может задерживаться в желудке довольно долго, в то время как вода и блюда жидкой консистенции почти сразу улетают дальше в двенадцатиперстную кишку. Вся история с едой и питьём довольно критична, так как под действием препарата рефлексы ведут себя не так, как обычно. Иногда наличие содержимого в желудке может привести к активации рвотного рефлекса, что помешает врачу и создаст риски аспирации выброшенного в лёгкие. Если пациент соблюдает сроки выше, то всё будет в порядке.
Перед манипуляцией мы следим, чтобы у пациента была удобная свободная одежда. Когда человек в полном сознании, то он ворочается, чешется и поправляет складки даже во время стоматологического приёма. Это совершенно нормальные и бессознательные реакции. Если же пациента временно «выключили», то сделать он этого не может и через 3–4 часа после окончания вмешательства может обнаружить, что резинка трусов или складка одежды больно передавила участок кожи где-то на боку.
Далее вечный вопрос про то, как ходить в туалет. Никак. Если планируется операция с короткой продолжительностью, то ничего особого не требуется. Даже под пропофолом мозг продолжает контролировать все сфинктеры точно так же, как и в сознании. Управление такими функциями находится на более глубоких слоях ЦНС и не подавляется при обычной седации. Тем не менее, если планируется работа более чем на 3 часа, то мы предложим впитывающую простыню или подгузник. На всякий случай. Большинству не пригождается, но, в конце концов, даже космонавты их используют при работах в открытом космосе.
Выключаем

Внутривенный катетер, куда подаются препараты с линий автоматического дозирования
Перед началом погружения в «сон» пациента подключают к кардиомониторингу. С этого момента он переходит в зону ответственности анестезиолога-реаниматолога, который начинает свою работу ещё до того, как пациенту будет введён седатив.
Чтобы аккуратно потушить сознание пациента, мы обычно используем пропофол. Для этого пациенту подключают внутривенный катетер, через который будет вводиться основной препарат для седации и все вспомогательные. Например, антибиотики, стероидные и нестероидные противовоспалительные препараты для снижения послеоперационного отёка и снижения рисков инфицирования. Полный список «коктейля» зависит от конкретного случая и особенностей пациента. Плюсы в такой комбинации заключаются в том, что когда пациент очнётся, у него не будет такого выраженного болевого синдрома, так как всё нужное уже ввели в процессе. И лицо, скорее всего, не будет похоже на отёчную репку. Отёк в любом случае неизбежен при обширных вмешательствах, но его можно значительно уменьшить.
Пропофол интересен тем, что работает, что называется «на кончике иглы». По сути, вы можете видеть, как препарат уходит в венозный катетер и через пару ударов сердца пациент начинает выключаться. Препарат настолько быстро и эффективно проникает через гематоэнцефалический барьер, что среднее время до полной утраты сознания составляет порядка 90 секунд после введения. Обратный процесс происходит столь же быстро. После прекращения непрерывной подачи пропофола через венозный катетер его действие прекращается в течение нескольких минут. Период полувыведения составляет 2–8 минут, а через несколько часов он полностью метаболизируется в неактивные формы.
Как точно дозировать подачу

Благодаря тому, что автоматический дозатор постоянно вводит вещество в кровеносное русло, у нас не может быть ситуации, когда пациент внезапно очнулся, впечатлился от количества людей и оборудования вокруг, а затем снова отключился после новой инъекции. Дозатор, который правильнее назвать инфузоматом или перфузором — это, по сути, предельно надёжная и сертифицированная система для давления на поршень с помощью прецизионного шагового двигателя. Сами моторы там обычно стоят вполне классические, на 1,8 ° за шаг. Использование 0,9 ° обычно просто не оправдано, так как даже с первым вариантом погрешность будет существенно ниже, чем при ручном дозировании руками и шприцом. Имеющейся погрешности достаточно, чтобы точно вводить препарат единицами миллилитров в час.
Анестезиолог до начала процедуры обычно заряжает шприц на 50 мл с препаратом и указывает на панели параметры ёмкости и скорость подачи, чтобы шаговый двигатель работал с нужной скоростью. При необходимости можно поменять настройки в процессе операции, если это будет необходимо.
Наш аппарат позволяет подключить несколько линий одновременно к одному общему венозному катетеру. Это позволяет анестезиологу регулировать все необходимые параметры в процессе операции. Каждое анестезиологическое пособие уникально. Да, несомненно, есть общие принципы и стандарты, но врач-анестезиолог всегда корректирует дозировки и препараты под конкретного пациента. Причём даже психоэмоциональное состояние перед операцией играет важную роль в определении нужных доз.
В самом начале мы проверяем готовность пациента по показателям кардиомониторинга и степени угнетения рефлексов. Если лёгким прикосновением потрогать ресницы у человека, который просто спит, то он зажмурится, а потом, вероятно, даст вам в глаз, даже не проснувшись. Если сделать то же самое у человека, который находится в состоянии седации, то этот рефлекс должен быть подавлен. Если же пациент всё же жмурится, то мы можем подождать ещё немного или увеличить дозировку.
Также в процессе операции врач-стоматолог может сообщить, что пациент сопротивляется при введении роторасширителя. Тогда мы увеличиваем дозировки, заставляя пациента сильнее расслабиться. Стоматолог находится в состоянии постоянного контакта с анестезиологом и озвучивает свои действия. Если он, например, сообщает, что сейчас будет производить удаление зуба, то анестезиолог может дополнительно разово ввести 20–30 мг пропофола, чтобы подавить ЦНС пациента чуть сильнее и не спровоцировать рост давления и частоты сердечных сокращений на болезненную процедуру.
Зачем мы делаем массаж
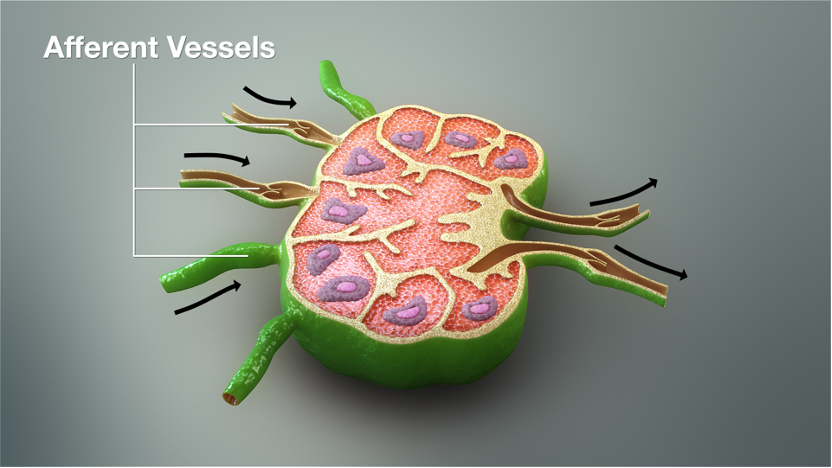
Лимфоузел и система клапанов, обеспечивающих односторонний ток жидкости
Если операция длится 5–6 часов, то мы обязательно шевелим пациента. Меняем положение ног, при необходимости выполняем лёгкий массаж. Дело в том, что человеческий организм по своей структуре немного похож на губку, пропитанную межклеточной жидкостью. Клетки постоянно «мусорят» вокруг себя, выбрасывая отходы, продукты метаболизма накапливаются в межклеточном матриксе.
При этом активная подача жидкости у нас, по сути, есть только в артериальном кровеносном русле, куда её закачивает сердечная деятельность. Система обратного возврата жидкости работает за счёт односторонних клапанов в лимфатических и венозных сосудах. Чтобы жидкость, нагнетённая давлением сердца, не застаивалась, нам нужно шевелиться. Мы это делаем даже во сне, ворочаясь на кровати. Если положить человека совсем неподвижно и не дать его мускулатуре «отжимать» излишки жидкости в сосуды с клапанами, мы получим проблемы застоя лимфы и повышение рисков тромбозов вен, если у пациента есть к тому предрасположенность. Именно поэтому при длительных процедурах мы шевелим пациента сами.
Пациент всё время дышит сам
Если коротко, то почти всегда пациенты дышат самостоятельно. Детям иногда дополнительно помогаем, так как у них стандартный метод подачи препарата через лёгкие, а не через вену.
Как я уже писала, пропофол в стандартных дозировках угнетает только сознание, не затрагивая дыхательный центр. Это позволяет пациенту дышать полностью самостоятельно, а анестезиологу не мучить лишний раз пациента интубацией, если в этом нет нужды. Нет необходимости переводить пациента на искусственную вентиляцию лёгких, подключая их к наркозно-дыхательному аппарату.
Наркозно-дыхательный аппарат в стоматологической практике используется только для проведения ингаляционной анестезии у наших маленьких пациентов. Объясню почему. Ни одному маленькому пациенту в 2–3 года, например, вы не поставите внутривенный катетер, он вам просто этого не даст сделать. Поэтому для малышей мы используем вариант с предварительным погружением в медикаментозный сон с помощью севорана. Мы устанавливаем ларингеальную масочку, а затем подсоединяем пациента через дыхательный контур к аппарату ИВЛ. И уже наркозно-дыхательный аппарат через испаритель подаёт в лёгкие ребёнка заданную концентрацию севорана.
Внутривенный катетер при этом всё-таки ставится, так как это обязательная процедура при любых видах анестезиологического пособия. У ребёнка он не используется в штатном варианте для подачи препарата для поддержания седации, но необходим для введения антибиотиков или каких-то дополнительных препаратов для коррекции параметров. Например, чтобы отрегулировать давление или сердечный ритм.
В природе севоран представляет собой бесцветную жидкость с не очень приятным запахом. В аппарате ИВЛ есть такой прибор, называется он испаритель. Туда врач-анестезиолог заливает жидкость, и испаритель преобразует жидкость в пар, в газ. И уже по дыхательному контуру через ларингеальную маску севоран в виде газа подаётся в лёгкие ребёнка. И таким образом поддерживается анестезия на протяжении всего лечебного периода. У севорана очень низкая растворимость в крови. И это позволяет ребёнку очень быстро уснуть и очень быстро проснуться. Как правило, малыш засыпает максимум в течение 10 минут и в течение 10–15 минут просыпается после прекращения подачи.
В стандартной концентрации, как и с внутривенным пропофолом, не угнетается дыхательный центр, и ребёнок дышит в оптимальном для себя ритме. Тем не менее, так как он всё равно интубирован и мы контролируем параметры его дыхания, врач-анестезиолог может принять решение и перевести наркозный аппарат во вспомогательный режим. Например, он видит, что нормальный дыхательный объём должен быть в пределах 250 мл, но упал до 100. Гипоксия неприемлема, поэтому надо что-то делать.
Это крайне интересный момент. Представьте себе, что вам подключили маску и принудительно ритмично подают и откачивают воздух. Если вы при этом в сознании либо под седацией, но с активным дыхательным центром, то просто тупая ритмичная подача не будет совпадать с тем ритмом, который хочет обеспечить мозг. Это крайне дискомфортно для пациента, и он будет сопротивляться такому аппарату, даже будучи без сознания. Поэтому есть два варианта:
- Подавлять самостоятельное дыхание полностью и работать автоматически и автономно, ориентируясь на показатели кардиомонитора и сатурации.
- Работать во вспомогательном режиме, когда аппарат отслеживает начало и конец естественного вдоха пациента и помогает ему, нагнетая дополнительное давление синхронно с естественным ритмом.
Так как в стоматологической практике в целом и у нас в частности почти не используется полное подавление спонтанного дыхания, то вспомогательный режим — это, как правило, максимум необходимого вмешательства в естественный процесс самостоятельного вдыхания.
У взрослых обычно нет такой необходимости, но иногда бывают чисто механические причины, которые требуют помощи в дыхании. Например, специфическое положение головы при операции и крупный, западающий язык.
В итоге:
- Взрослые дышат самостоятельно, и интубация им не требуется почти никогда. Если будет нужно — установим надгортанный воздуховод и тоже переведём на вспомогательный режим. Медикаментозная седация за счёт внутривенного введения пропофола.
- Дети тоже дышат самостоятельно, но изредка им помогает аппарат, сохраняя их естественный ритм. Медикаментозная седация за счёт паров севорана через лёгкие.
Пробуждение
Пропофол — препарат короткого действия. Нам не требуется вводить какие-то дополнительные вещества для того, чтобы «включить» пациента обратно. Всё время, пока шла операция, анестезиолог следил за насыщением крови кислородом, адекватностью кровоснабжения головного мозга и организма в целом. То есть никаких повреждений или негативных последствий сама седация не причиняет. После прекращения подачи пропофола он быстро метаболизируется, и в течение 10–20 минут пациент приходит в сознание.
Дальше мы отводим его в отдельную комнату, где он окончательно восстанавливается. За это время метаболиты от действующего вещества выводятся через почки и окончательно добиваются ферментами. За счёт этих метаболитов до 6–8 часов может сохраняться лёгкая сонливость, которая потом бесследно проходит. Поэтому мы не рекомендуем в этот период садиться за руль, хотя некоторые пациенты всё равно выпивают чашку кофе и через несколько часов едут на работу.
Резюме
Мы используем подход, который не требует использования глубокого наркоза, ИВЛ и интубации у взрослых в подавляющем большинстве случаев. Нет, мы готовы, конечно, в случае медицинской необходимости провести эти манипуляции. У нас всё для этого есть. Но в целом мы придерживаемся принципа минимально необходимого воздействия.
А врач-анестезиолог, следящий за малейшими изменениями, и современный анестезиологический комплекс с кучей датчиков и линий подачи препаратов — это то, что позволит безопасно и комфортно перенести все процедуры.
Ещё посты:
- Хирургические случаи: пост про то, как пациент терпел зубную боль до момента, когда ему пришлось резать горло в нескольких местах. Про пациента-проказника, выпавшего с третьего этажа и упавшего на лицо. Про пациента-спортсмена, неожиданно затормозившего в дерево.
- Для гиков: про то, как именно можно умереть от анестезии прямо на приёме терапевта. Как самостоятельно читать КТ. Про моего коллегу Андрея, хирурга senior+. Про Гусейна, его навигационные шаблоны и участие в разработке ПО для хирургов по всему миру. Как Гусейн разрабатывал матмодель и софт для хирургии по пересборке черепа.
- Инструкции: FAQ про пломбы. Что вам нужно знать про гигиену зубов. Как правильно бояться стоматолога. Что вам нужно знать про наркоз и седацию. Реплантация зубов: как правильно собирать свои зубы в пакетик. Что делать, когда вы нафаршированы зубами (про молочные зубы). Про зубы ваших пожилых родственников. Про типичные зубы ИТ-пациента. Коренные зубы — это атавизм, и почему их часто удаляют «на всякий случай». Как вылечить зубы на год вперёд перед долгой поездкой.
P.S. Если вы дойдёте до наших клиник, то говорите, что вы с Хабра, будет скидка 5%.
Комментарии (16)

ironmaiden09
00.00.0000 00:00+2Спасибо! Очень познавательно!
Мой маленький сын панически боится врачебных манипуляций, так что лечение зубов во сне это очень актуальный вопрос для нас. Нам это ещё только предстоит.
У меня самой было два кесарева со спинальной анестезией. Расскажите, пожалуйста, почему от неё так трясёт. У меня во время и после операции зуб на зуб не попадал, хотя мне было не холодно и не страшно.

ElenaBolbot Автор
00.00.0000 00:00+2Здравствуйте! В стоматологии не проводят спинальную анестезию. Ну, а если говорить о данном случае, то речь идёт о периоперационной дрожи. Здесь уже врач анестезиолог, проводивший анестезию, должен был контролировать ситуацию: соблюдение температурного комфорта для пациентки, введение препаратов, курирующих дрожь.

Markscheider
00.00.0000 00:00+6Если положить человека совсем неподвижно и не дать его мускулатуре «отжимать» излишки жидкости в сосуды с клапанами, мы получим проблемы застоя лимфы и повышение рисков тромбозов вен, если у пациента есть к тому предрасположенность.
Ну вот наконец-то объяснили популярно, зачем на любую операцию под общим наркозом заставляют надевать компрессионные чулки или бинтовать ноги эластичными бинтами.
Спасибо

gena_k
00.00.0000 00:00Спасибо за интересные факты. Подскажите, в случае седации газовой смесью на основе закиси азота нужен ли анестезиолог? Может ли врач-стоматолог сам управлять параметрами газовой смеси и есть ли тут место ошибиться?

ElenaBolbot Автор
00.00.0000 00:00При работе с закисью азота анестезиолог не нужен. Врачи-стоматологи и ассистенты проходят специальное обучение и могут управлять процессом. Исключение — случаи с отягощенным общесоматическим анамнезом.

ganzmavag
00.00.0000 00:00А в чем недостаток закиси, если так все просто выглядит по сравнению с севораном и пропофолом? Экономия же, анестезиолог не нужен, цена самой закиси наверное тоже ниже.

ElenaBolbot Автор
00.00.0000 00:00Закисью не рекомендуют работать дольше часа. Как правило, дети редко могут высидеть в кресле более часа, плюс, продолжительное использование ЗАКСа может вызывать головокружение, тошноту и возбуждение. Под севораном и пропофолом можно проводить длительные седации, выполняя одномоментно большой объем стоматологического лечения.

serafims
00.00.0000 00:00+1Немного непонятно, как контролируется действие анестезии при седации. Недавно был случай, когда ввели седативное вещество, но забыл врач ввести анестезию, и ребенок умер от болевого шока, но из-за седации никак не мог об этом сообщить...

ganzmavag
00.00.0000 00:00+1Там же пишут, что пульс при этом подскочит. Другой вопрос квалификация людей, которые за этим следят и их способность анализировать ситуацию.

Meklon
00.00.0000 00:00+1Болевого шока в чистом виде не бывает. Есть шок травматический, когда давление падает до критических значений из-за кровопотери, травмы и усугубляется сильной болью.
Как минимум, врач бы заметил учащение сердцебиения, рост давления в ответ на боль. Скорее всего, как-то очень мутно описана ситуация. Тем более, что детали таких вещей - это как минимум медицинская тайна.

RealBeria
недавно делали операцию под полным наркозом, через катетер. Что поразило, после операции стал приходить в себя когда меня только выкатывали из операционной, через 15 минут я уже бегал, как не в чем не бывало. Предыдущий полный наркоз делали 40 лет назад (через маску), был жесткий отходняк несколько часов. Так что да, хвала современной анестезиологии, для меня как пациента, скачек в уровне технологий грандиозный.
domix32
Интересно, последний раз, когда получал внутревенный наркоз также просыпался долгое время и с долгими отходняками. Правда было это 15 лет назад примерно.
VBKesha
Мне повезло чуть меньше, я проснулся с трубкой в горле и на ИВЛ. И 30 минут её не вытаскивали сказали, что надо "раздышаться". И потом ещё полтора часа в реанимации держали. А вот отходняк я тоже был удивлен, привезли в палату я попробовал встать и всё норм, ни головокружения, ни тошноты. Бегать не бегал, но перекусить сумел, а потом проспал часов 12.
Markscheider
Не знаю, под профополом меня оперировали или нет, но быстрое выключение подтверждаю. А при выходе был интересный артефакт по видеокарте: пару минут после возвращения в сознания дрожало изображение в глазах. Потом прошло, прочих отходняков не было.
rombell
30 лет назад делали уже через укол, дважды. Вырубался относительно долго, помню, как везли, переложили на вторую каталку, потом по частям переложили на операционный стол и там назад части соединили в целое тело, потом большие белые фигуры включили яркий свет и что-то невнятно обсуждали, потом свет вырубили, и я, наконец, отключился. Пришёл в себя в палате, не чувствую никаких изменений, и замёрзшими губами попросил соседей посмотреть, резали меня или нет. Оказалось, нет. Кислород у них кончился, платная клиника, мать их.
Так что я на халяву получил вторую дозу на следующий день, и вырубился уже мгновенно, без спецэффектов.